EPİRETİNAL MEMBRAN NEDİR?
Epiretinal membran gelişimi herhangi bir nedene bağlı olarak retinanın önünde zar tabakası oluşmasına denir. Görmenin azalması için epiretinal membranın makula adını verdiğimiz merkezi bölgede oluşması gerekmektedir. Makula retinanın merkezinde 3-4 mm lik bir bölgedir. Makula hücreleri ve bu hücreler arası organizasyon olağanüstü bir sistematik halinde çalışır. Uzaktaki küçük bir ayrıntıyı görme, okuma, yazma, renkli görme gibi ayrıntılı görme işlevleri makula ile yapılır. Epiretinal membran makula işlevini bozar ise merkezi görme bozulabilir. Ayrıntılı ve keskin görme zarar görebilir.
EPİRETİNAL MEMBRAN NASIL GELİŞİR?
Farklı nedenlere bağlı olarak epiretinal membran gelişir. En sık nedeni gözdeki yaşlanma sonucu vitreus jelinin retinadan ayrılmasıdır. Doğduğumuzda gözün ¾ ünü dolduran vitreus jeli sıvılaşır genellikle 40 yaşından sonra vitreus jeli retinadan ayrılır. Jelin retinadan ayrılması sonucu oluşan küçük yaralanmalar yıllar içinde retina önünde epiretinal zar gelişmesine neden olabilir. Yaşa bağlı olmadan göz travmalarına, şeker hastalığına, üveit-göz iltihabına veya damar tıkanıklığına olarak da epiretinal membran gelişimi meydana gelebilir.
EPİRETİNAL MEMBRAN GÖRÜLME ORANLARI NEDİR?
Yaş ile epiretinal membran görülme oranları artar. 50 yaşın üzerinde %2 olan oran, 75 yaşın üzerinde %25 düzeyine çıkar .
EPİRETİNAL MEMBRAN SEMPTOMLARI NELERDİR?
Bazı hastalarda görme bozukluğu oluşmaz. Epiretinal membran yıllarca bulgu vermeden görme azalması yapmadan sakin olarak kalabilir. Ancak makula fonksiyonu bozulur ise merkezi görme azalır. Uzak ve yakın görme fonksiyonları azalır. Düz çizgiler yamuk gözükür. Merkezi görme sahasında karanlık sahalar (skotom) oluşur. Görme fonksiyonları giderek azalabilir veya değişmeden yıllarca olduğu gibi kalabilir.
EPİRETİNAL MEMBRAN TANISI NASIL KONULUR?
Uzman göz doktorunuz rutin göz muayenenizi yaptıktan sonra göz bebeğiniz büyütür ve retina muayenenizi yapar. Mercek ile yapılan retina muayenesinde epiretinal membran olduğundan şüphe duyulur ise OCT (optik kohorens tomografi) ve/veya FFA (fundus floresein anjiyografisi) tetkikleri yapılır. OCT ile retina tabakalarının ne derece etkilendiği incelenir. FFA ile retina damar yapısı incelenir.
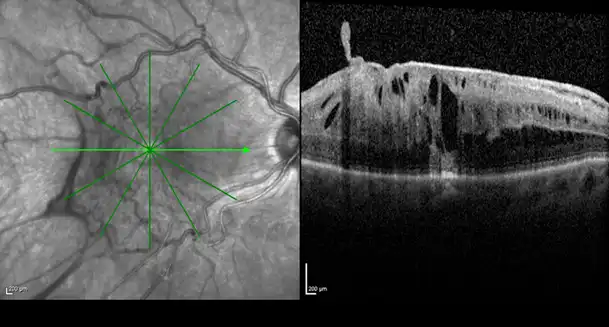 Epiretinal membran OCT görüntüsü
Epiretinal membran OCT görüntüsü
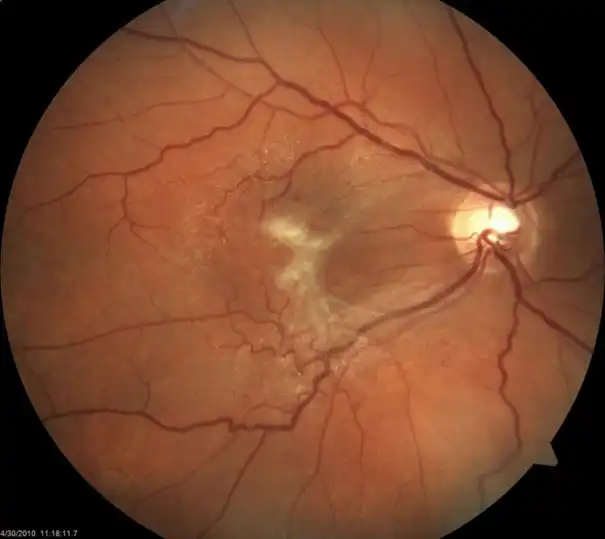 Epiretinal membran göz dibi görüntüsü
Epiretinal membran göz dibi görüntüsü
EPİRETİNAL MEMBRAN NASIL TEDAVİ EDİLİR?
Epiretinal membran görme azalması yapmıyor ise 2-4 aylık düzenli kontroller ile takip edilir. Epiretinal membran merkezi görme kaybı yapar ise tedavisi cerrahidir yani ameliyattır.
CERRAHİ NASIL YAPILIYOR?
Epiretinal membran tedavisi için 3 girişli pars plana vitrektomi (retina cerrahisi) ameliyatı yapılır. Bir girişten sıvı verilir. Diğer 2 girişten ışık ve vitreus kesicisi yerleştirilir. Vitreus gözün büyük arka boşluğunu dolduran jel kıvamında bir sıvıdır. Vitreus çok küçük bir alet ile parçacıklara bölünerek göz dışına emilir. Vitreus makula bölgesine çok sıkı olarak yapışıktır ve yapışık vitreus makuladan dikkatlice ayrılır. Makula önündeki Epiretinal Membran soyularak çekintiler ortadan kaldırılır. Epiretinal zar gözden uzaklaştırıldıktan sonra göziçine uzun süre kalacak gaz verilir ve hastanın bir süre (2-5 gün) yüzaşağı dönük pozisyonda yatması istenir.
 Vitrektomi ameliyatı ile Epiretinal membranın temizlenmesi
Vitrektomi ameliyatı ile Epiretinal membranın temizlenmesi
RİSKLER NELERDİR?
Epiretinal Membran nedeniyle vitrektomi (retina cerrahisi) ameliyatı olan hastalarda %3-5 arasında retina dekolmanı (retina ayrılması) riski vardır. Fakat bu risk öncesinde ayrıntılı bir göz dibi muayenesi ile azaltılabilir. Retina dekolmanı oluşan hastaların tekrar operasyona alınması gereklidir. Daha önce katarakt operasyonu olmamış hastaların çoğunda 1 yıl gibi kısa bir sürede katarakt ilerler ve katarakt operasyonuna gerek duyulur.
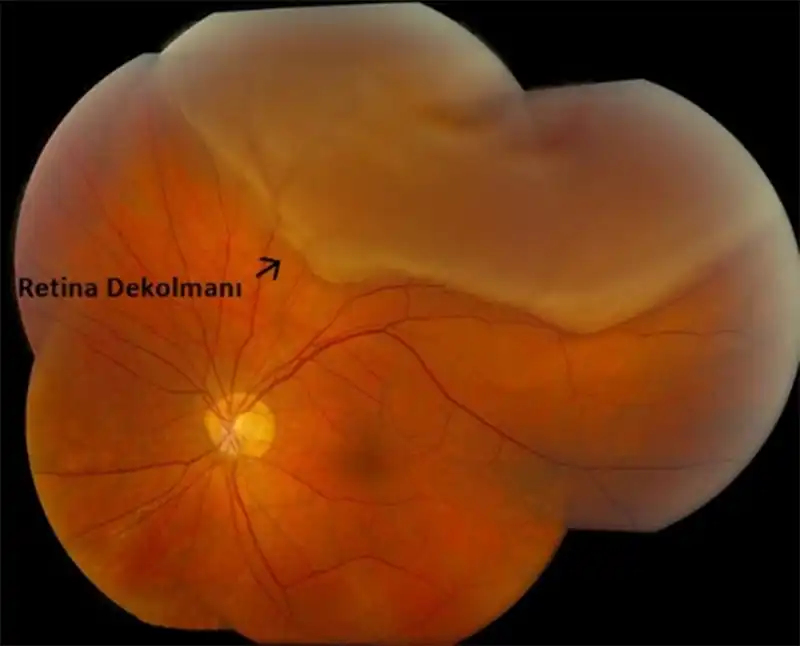
RETİNA DEKOLMANI NEDİR?
Gözümüzün ışığa tepki veren ve görüntüyü algılayan sinir zarı olan Retina tabakasının gözün iç çeperinde yapışık olduğu yerden ayrışmasına "retina dekolmanı" veya "retina ayrılması" adı verilir.
RETİNA DEKOLMANINI ÖNCEDEN FARKETMEK MÜMKÜN MÜ ?
Retina tabakasında ağrı sinirleri olmadığı için, Retina ayrışması sırasında ağrı duyulmaz. Fakat uyarıcı bazı bulgular hemen hemen her hastada mevcuttur. Peki bunlar nedir:
RETİNA DEKOLMANI'NIN BELİRTİLERİ:
• Görüş alanınızdan sıyrılmış görünen küçük lekeler
• Bir veya iki gözdeki ışık çakmaları
• Görme kaybı
• Yavaşça yan (periferik) görme azalması
• Görme alanınıza perde benzeri bir gölge
RETİNA YIRTIĞI NASIL OLUŞUR?
Vitreus, gözümüzün iç boşluğunu dolduran jöle kıvamında bir maddedir Vitreusun %98’i su ve gerisi bağ dokusundan oluşmuştur. Vitreusun bu viskoelastik yapısı ona iyi bir biçimlendirici ve şok emici işlev kazandırmıştır. Vitreus, kendisine komşu olan retina tabakasına yapışıktır. Vitreusa ve retina arasında bazı bölgelerde sıkı bazı bölgelerde de gevşek yapışıklıklar vardır. Retina dekolmanı oluşması için önce retinanın yırtılması gereklidir.
Yaşlanma ile vitreus jeli sıvılaşır ve sıvı vitreus jelinin vitreusun arka alanına geçmesi sonucu bir anda arka vitreus dekolmanı (AVD) meydana gelir. AVD normal yaşlanmayla beraber oluşabilecek fizyolojik bir süreçtir. Ancak bazı hastalarda sıkı yapışıklıklar olan retina bölgelerinden nedeni AVD oluşum sürecinde retina yırtığı gelişebilir. AVD sonucu retina yırtığı ve retina dekolmanı meydana gelme olasılığı sağlam retinalarda %10-15 civarındadır. Yüksek miyopi, ailesinde dekolman hikayesi, retinada zayıf (dejenere) bölgeleri olanlarda ve göz ameliyatı geçirmiş olgularda bu oran artar. Retina yırtığı meydana gelince göz içindeki sıvı retinanın altına girerek retinayı yerinden ayırır.
ERKEN MÜDAHALE İLE RETİNA DEKOLMANI ÖNLENEBİLİR Mİ?
Hastaların en az %50’sinde arka vitreus dekolmanı ve retina yırtığı oluşumu sırasında ışık çakması, sinek veya örümcek uçması gibi ani başlayan şikayetler mevcuttur. Bu şikayetler oluştuğu an göz dibi muayenesi yapılması gereklidir. Retina yırtığı oluştuğu sırada yapılacak laser tedavisi retina dekolmanı gelişimini engelleyebilir. Ancak bazı hastalarda laser tedavisine rağmen retina dekolmanı gelişebilir.
RETİNA DEKOLMANININ TEDAVİSİ NEDİR?
Cerrahi tedavinin ilk hedefi yırtıktan geçen sıvıyı, yırtığı tıkamak yoluyla durdurmaktır. Pigment epiteli tarafından yapılan pompalama retinanın yatışmasını sağlar. Bu birçok yolla yapılabilir.
1. Pnömatik Retinopeksi (Gaz yardımı ile)
Bu cerrahi teknikte göz içine enjekte edilen gaz kabarcığı retina deliğini tıkar. Retina altındaki pigmentli hücrelerin, retina altında hapsolmuş sıvıyı birkaç günde emmesi beklenir. Yırtığın pozisyonuna göre hastanın birkaç gün sabit kalması gereklidir. Yırtık kenarı ile retina altı arasında yapışıklığın sağlanması şarttır. Bu yapışıklık oluşur ise retina bir daha sıvı almaz ve yırtık tam olarak kapanmış olur. Retina ile retina altı arasındaki yapışıklığın sağlanması için lazer veya dondurma tedavisi (kriyopeksi) kullanılır. Gaz kaybolmadan mutlaka yırtık kenarlarında reaksiyon sağlanmalıdır. Bu reaksiyon oluşmaz ise veya yeni yırtıklar oluşur ise dekolman tekrar eder. Bu yeni ve uygun yırtıklarda uygulanan bir tekniktir. Dekolman hastalığı eski ise pnömatik retinopeksi uygulanamaz.
2. Skleral Çökertme (Dıştan Çökertme Yöntemi) Cerrahisi:
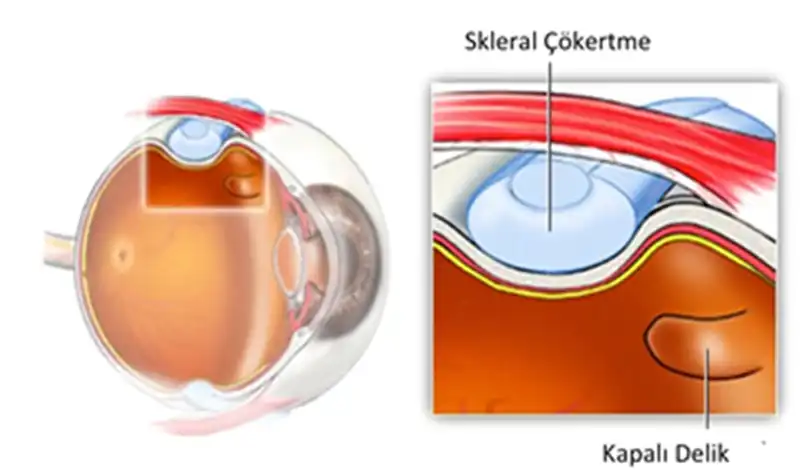
Skleral çökertme cerrahisinde yırtık yeri göz içinden bakılarak tespit edilir ve yırtığın üzerine bir yama konur. Bu yama silikondan yapılmış bir banttır. Bazen olası yırtıkların oluşmasını önlemek için gözün ortasından çevresel bir bant geçirilir. Uygun olgularda başarı şansı oldukça yüksektir. Komplike olgularda bu teknik yerine vitrektomi ameliyatı tercih edilir.
3. Vitrektomi (Retina Cerrahisi):
Yakın zamana kadar skleral çökertme veya pnömatik retinopeksi ile tedavi edilemiyen hastalar görmelerini tamamen kaybetmekteydiler. Retina dekolmanı eskidikçe retina önünde ve arkasında bir çok zarlar ürer ve retinanın tekrar eski yerine gitmesine izin vermezler. Retina dekolmanı eskidikçe ortaya çıkan bu duruma Proliferatif Vitreoretinopati (PVR) adı verilir. Bu durumda vitrektomi ameliyatı yapılır. Vitreus boşluğu tamamen temizlenir. Bu işleme vitrektomi (retina cerrahisi) adı verilir. Retina önündeki ve arkasındaki tüm zarlar küçük aletler göz içine girilerek temizlenir. Kullanılan aletler 0,5–1 mm kalınlığındadır. Retina serbestleştirildikten sonra ağır sıvılar ile retinanın yerine yapışması sağlanır. Retina yapışması sağlandıktan sonra göz içi laser fotokoagulasyonu ile yırtık kenarlarında fotokoagulasyon oluşması sağlanır. Ameliyat sonunda ağır sıvılar göz dışına alınır ve göz boşluğu uzun süre gözde kalan gazlar veya silikon yağları ile doldurulur. Uzun süreli gazlar 1-2 ay içinde göz boşluğunu terk ederek çıkar. Silikon yağı uzun süre göz boşluğunda kalır ancak silikon yağı kendiliğinde gözü terk etmez. Gözün durumu uygun ise silikon yağını birkaç ay sonra geri almak yani ikinci ameliyatı gerçekleştirmek gereklidir. Bazı çok ağır retina dekolmanlarında gözün sönme tehlikesi olduğu için silikon yağı göz dışına alınamaz.
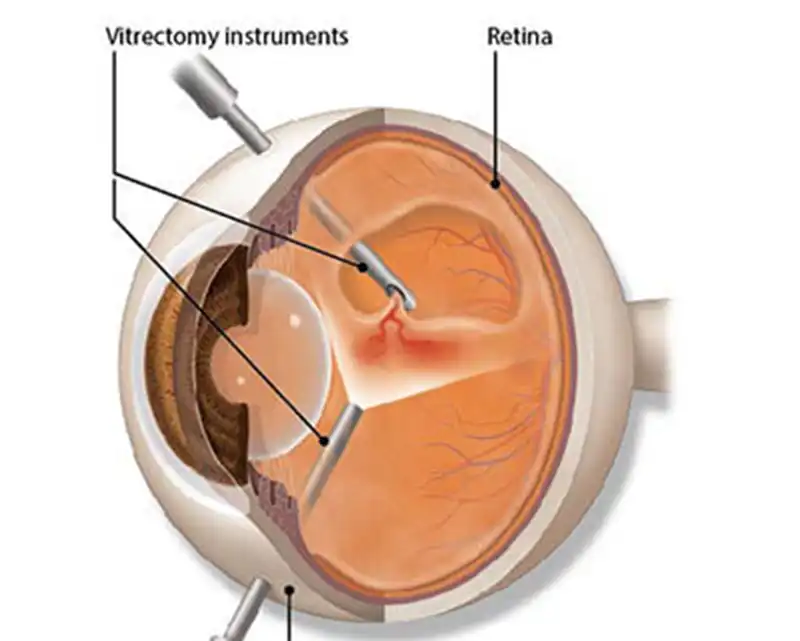 Vitrektomi ameliyatının şematik görünümü
Vitrektomi ameliyatının şematik görünümü
HİÇ BİR BELİRTİ OLMADAN RETİNA DEKOLMANI GELİŞEBİLİR Mİ?
Hastaların %40’ında hiçbir belirti olmaksızın gelişir ve retina dekolmanına bağlı görme alanı kaybı ile ortaya çıkar.
Yırtıklı retina dekolmanı için risk faktörleri nelerdir ?
Bazı hastalarda retina dekolmanı daha sık görülür. Katarakt ameliyatı geçirmiş olmak (vitreus sıvılaşmasına ve AVD’ye neden olarak), YAG laser kapsülotomi uygulanması (çekinti ve enflamasyona neden olarak), miyopi, diğer gözde retina dekolmanı olması (RD larının %10-20’si iki taraflıdır), aile öyküsü, hastanın yaşı, travma öyküsü, serum kortizol düzeyinin düştüğü bahar ve yaz ayları, miyotik (göz bebeği daraltan damla) kullanımı gibi risk faktörleri bilinmektedir.
Makula retinanın merkezinde 3-4 mm lik bir bölgedir. Makulanın ortasında fovea dediğimiz noktada merkezi görmemizi sağlayan hücreler yoğunlaşmış olup, oldukça önemli bir bölgedir.
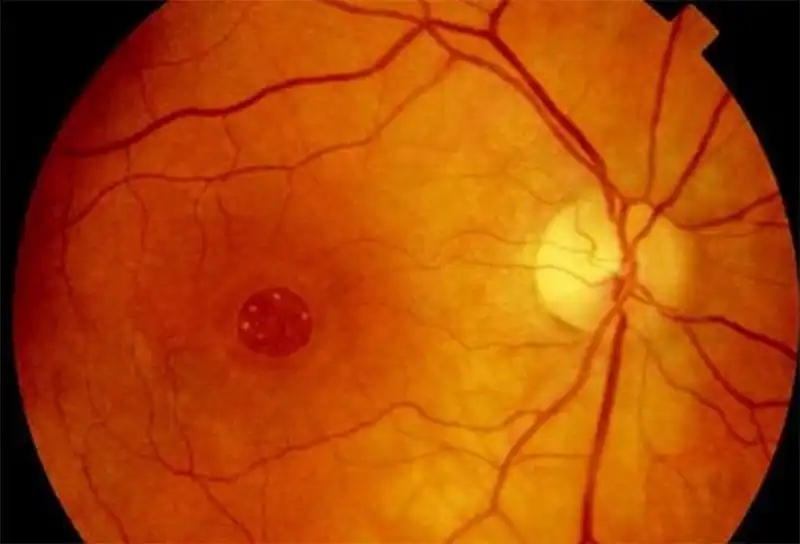 Makula deliği
Makula deliği
MAKULA DELİĞİ NASIL OLUŞUR?
Makulayı etkiliyen bir çok hastalık vardır. Makula deliği makulanın ortasının delinmesine denir.Makula merkezi 250- 300 mikron kalınlığında olup gözün en ince bölgesidir. Çok ince olan bölge çekintilerin etkisi ile delinebilir. Önce çok küçük olan delik giderek büyür. Delik büyüdükçe görme daha da azalır. Hastalık özellikle merkezi görmeyi bozar.
TEDAVİSİ VAR MI?
Hastalık erken yakalanırsa tedavisi cerrahi yani ameliyattır. Tedaviye ne kadar erken başlanırsa, ameliyat sonrası görme düzeyi o kadar iyi olur. Uzun süre beklemiş hastalarda foveadaki görme hücreleri hasarlandığından ameliyat sonrası görme artışı beklentisi daha düşüktür.
CERRAHİ NASIL YAPILIYOR?
Makula deliğinin tedavisi için 3 girişli pars plana vitrektomi (retina cerrahisi) ameliyatı yapılır. Bir girişten sıvı verilir. Diğer 2 girişten ışık ve vitreus kesicisi yerleştirilir. Vitreus gözün büyük arka boşluğunu dolduran jöle kıvamında bir sıvıdır. Vitreus çok küçük bir alet ile parçacıklara bölünerek göz dışına emilir. Vitreus makula bölgesine çok sıkı olarak yapışıktır ve yapışık vitreus makuladan dikkatlice ayrılır. Makula deliğinin etrafındaki tüm zarlar soyularak delik kenarındaki çekintiler ortadan kaldırılır. Delik kenarları çekintilerden kurtarıldıktan sonra göz içine uzun süre kalacak gaz verilir ve yırtığın kapanması sağlanır.
AMELİYAT SONRASI NASILDIR?
Gazın işlevini tam olarak yapabilmesi için hastanın 3-7 gün yüzü aşağı doğru bakar pozisyonda kalması çok önemlidir. Bunun sebebi makulanın gaz vasıtası ile tampone edilmesi ve deliğin kapanmasına yardımcı olmasıdır.
Bu pozisyon omuz ve boyun ağrısı ile sonuçlanabileceği için bu pozisyonu korumak zordur. Gün içinde hastalar masa kenarına oturup başlarını kollarına veya yastığa dayamayı tercih ederler. Eğer kitap başınızdan aşağı seviyede olursa okuyabilirsiniz ve ayaklarınıza baktığınız sürece yürüyebilirsiniz. Geceler daha zordur bazı hastalar başları döşeğe dönük uyurken diğerleri oturur pozisyonda uyurlar.
Kullanılan gaz tipine göre değişmek üzere gaz kabarcığı genelde 1 ay içinde yok olur. Fakat gözünüz gaz ile dolu olduğu süreçte bulanık bir görme olacaktır. Gaz yavaş yavaş emilip görme noktası (makula) açıldığında yavaş yavaş görmenizi geri kazanırsınız. Gaz göz içinde %10’luk bir orana inmediği sürece uçağa binmek yasaktır.
DELİĞİN KAPANMA ORANI NEDİR?
Ameliyatın başarı şansı, makula deliğinin büyüklüğüne, süresine, travma öyküsü olması gibi faktörlere bağlı olmakla beraber oldukça yüksektir.
RİSKLER NELERDİR?
Makula deliği nedeniyle vitrektomi (retina cerrahisi) ameliyatı olan hastalarda %3-5 arasında retina dekolmanı (retina ayrılması) riski vardır. Retina dekolmanı oluşan hastaların tekrar operasyona alınması gereklidir. Daha önce katarakt operasyonu olmamış hastaların çoğunda 1 yıl gibi kısa bir sürede katarakt ilerler ve katarakt operasyonuna gerek duyulur.
AMELİYAT SONRASINDA GÖRME BEKLENTİSİ NASILDIR?
Göz içi gaz kaybolduktan sonra 6 ay içinde görme gittikçe artar. Herşey yolunda gider ve pozisyon iyi uygulanırsa bir ay içinde ameliyat öncesi görmeye ulaşılır ve artık görme daha kötüye gitmez. Takip eden 1 yıl içinde görme artışı devam eder. Ancak ameliyat sonrası delikleri kapalı olsa dahi görme düzeyleri bir miktar düşük kalır. Makula deliği küçük olan ve ameliyat öncesi görme düzeyi yüksek olan hastaların, görme kayıpları daha az olur.
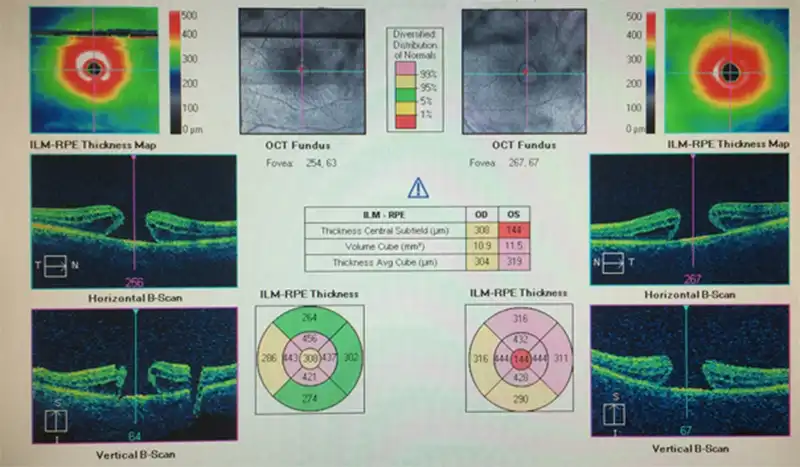 Her iki gözünde makula deliği olan bir hastamızın ameliyat öncesi görüntüsü
Her iki gözünde makula deliği olan bir hastamızın ameliyat öncesi görüntüsü
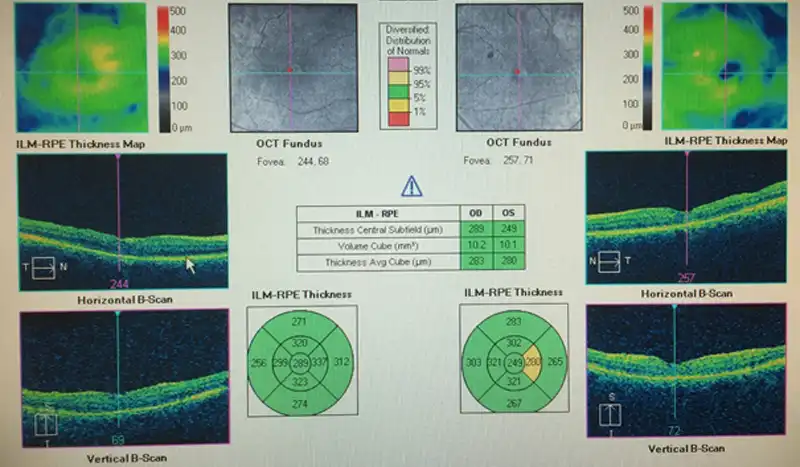 Hastamızın ameliyat sonrası görüntüleri, her iki gözünde ki makula delikleri başarıyla kapatılmıştır.
Hastamızın ameliyat sonrası görüntüleri, her iki gözünde ki makula delikleri başarıyla kapatılmıştır.
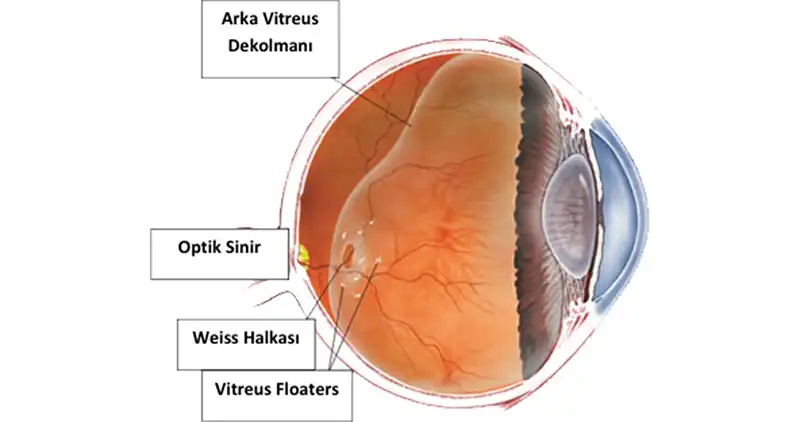
ARKA VİTREUS DEKOLMANI NEDİR?
Gözün ortası vitreus adı verilen bir madde ile doludur. Vitreus normalde gözün arkasındaki retinaya yapışıktır. Arka vitreus dekolmanı (AVD), vitreus retinadan ayrıldığında meydana gelir.
ARKA VİTREUS DEKOLMANI'NIN SEBEPLERİ NELERDİR?
İnsanlar yaşlandıkça vitreusları değişerek daha az katı ve daha sıvı hale gelir. Gözün arkasından çekilmeye ve ayrılmaya başlar. Vitreus retinaya milyonlarca mikroskopik lifle bağlıdır. Bu liflerden yeterli bir miktar koptuğunda, vitreus retinadan tamamen ayrılır ve AVD meydana gelir.
ARKA VİTREUS DEKOLMANI'NIN BELİRTİLERİ NELERDİR?
Çoğu AVD’li insan hiçbir belirti fark etmez. Bazı AVD’li kişiler ise şu belirtileri yaşar:
• Periferik veya yan görüşte ışık çakmaları
• Görme alanında uçuşan cisimler veya küçük benekler
• Veya nadiren, görme alanı boyunca hareket eden siyah bir perde veya gölge ya da görmede azalma.
KİMLER ARKA VİTREUS DEKOLMANI RİSKİ ALTINDADIR?
AVD de kırışıklıklar gibi yaşlanmanın doğal bir parçasıdır. Çoğu kişi AVD’yi 70 yaş civarında yaşar. AVD’nin daha erken gerçekleşmesine sebep olabilecek bazı risk faktörleri şunlardır:
• Uzağı iyi görememe (miyopi)
• Katarakt veya diğer göz ameliyatları
• Diyabet
• Gözde travma (yaralanma)
ARKA VİTREUS DEKOLMANI GÖRME KAYBINA SEBEP OLUR MU?
Çoğu kimsede AVD selim (zararsız) bir olay olup, herhangi bir belirtiye veya görme kaybına sebep olmaz. Bazı kişiler ise büyük miktarda uçuşan cisim fark edebilir. Uçuşan cisimler rahatsız edici olabilir ancak genellikle zaman içinde daha az fark edilmeye başlar.
Az sayıda kişi için AVD, vitreusun retinadan ayrılmasıyla sorunlu hale gelir. Vitreus gözün arkasından şiddetle çekilir ve bu sırada alttaki dokudan (retina) bir kısmını da beraberinde çeker. Buna retina yırtılması adı verilir ve retina dekolmanına sebep olarak kalıcı görme kaybı meydana getirebilir.
AVD GEÇİRDİĞİMDEN ŞÜPHELENİRSEM NE YAPMAM GEREKİR?
Çoğu insanın AVD geçirdiğinden haberi yoktur. Ancak aniden çok sayıda uçuşan cisim veya ışık çakmasını fark etmeye başlarsanız veya görmede azlık yaşarsanız, bir an önce göz doktorunuza gitmeniz gerekir. Bu belirtiler normal olabilir öte yandan retina yırtılması veya retina dekolmanı geçirdiğiniz anlamına da gelebilir. Siz aradaki farkı anlayamazsınız ama göz doktorunuz anlar. Eğer retina yırtılması veya retina dekolmanı bir göz doktoru tarafından erken tedaviye alınırsa, görme yetisi kurtarılabilir.
ARKA VİTREUS DEKOLMANI NASIL TEDAVİ EDİLİR?
Eğer AVD normal şekilde yani retinaya zarar vermeden meydana gelirse, tedaviye gerek yoktur. Ancak AVD esnasında retina yırtılması gerçekleşirse, tedavi gerekir. Göz doktoru, lazer veya kriopeksi (dondurma tedavisi) yoluyla retinayı göz duvarına yapıştırır.
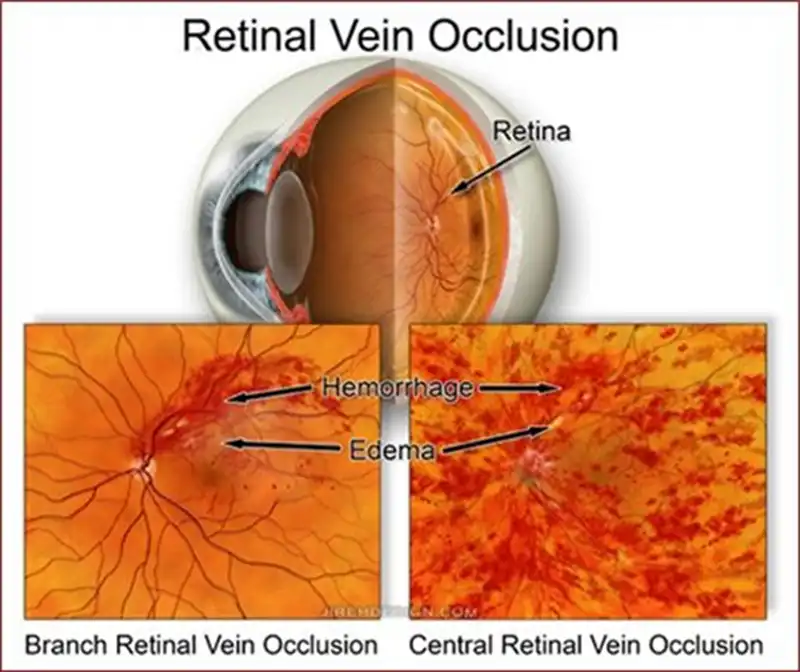
SANTRAL RETİNAL VEN TIKANIKLIĞI NEDİR?
Retina tabakasını bir ana toplar damar (Santral retinal ven) vede bir ana atardamar (Santral retinal arter) beslemektedir.
Santral retinal ven tıkanıklığı (SRVT), retinadaki bu ana toplardamarın tıkanmasıdır (retinadaki küçük venlerde görülen tıkanmaya retinal ven dal tıkanıklığı veya RVDT adı verilir). Tıkanıklık, ven duvarlarının retinaya kan ve aşırı sıvı sızdırmasına neden olur. Bu sıvı, makulada (retinanın, merkezi görmeden sorumlu olan bölgesi) biriktiğinde, görme bulanıklaşır.
İki tip SRVT vardır:
• İskemik tip olmayan SRVT. Vakaların çoğunda görülen ve SRVT’nin daha az ciddi olan formudur.
• İskemik tip SRVT. Ciddi komplikasyonların gelişimine, görme kaybına ve olasılıkla göz kaybına yol açan daha ciddi bir SRVT formu
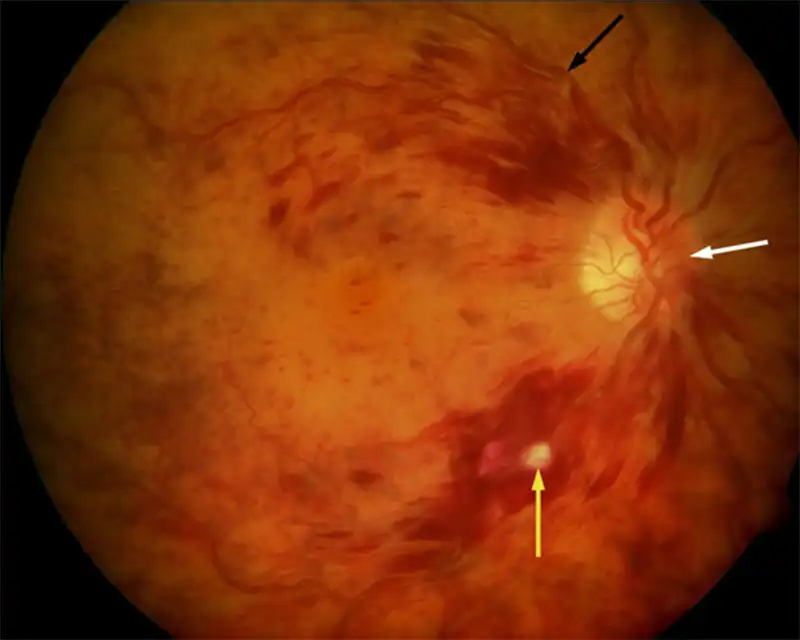 İskemik Tip Santral Retinal Ven Tıkanıklığı
İskemik Tip Santral Retinal Ven Tıkanıklığı
SANTRAL RETİNAL VEN TIKANIKLIĞININ SEMPTOMLARI NELERDİR?
SRVT’nin en sık görülen semptomu görme kaybı ve gözün bir kısmında veya hepsinde bulanık görmedir. Görme kaybı ya da bulanık görme ağrısızdır ve aniden oluşabilir ya da birkaç saat veya gün içinde kötüleşebilir. Bazen, ani ve tam görme kaybı oluşabilir.
Görmede uçuşan cisimler SRVT’nin başka bir semptomudur. Retinal kan damarları düzgün çalışmadığında retina, vitreusa yani gözün merkezini dolduran sıvıya doğru kanama yapan yeni, hassas damarlar oluşturur. Vitreus kümelerindeki kan, görme alanında küçük siyah lekeler veya uçuşan cisimler olarak görülür.
Şiddetli SRVT vakalarında, tıkanmış ven gözde ağrılı basınca neden olabilir.
İskemik tip SRVT, neovasküler glokoma da neden olabilir. Bu tip glokom, göz içinde anormal kan damarlarının büyümeye başlaması ve gözdeki basıncın artmasına sebep olmasıyla meydana gelir. Neovasküler glokom, ağrıya neden olabilen ve şiddetli görme kaybına yol açabilen ciddi bir durumdur. Neovasküler glokom, SRVT’nin ortaya çıkmasından üç ay ya da daha uzun bir süre sonra ortaya çıkabilir.
KİMLER SANTRAL RETİNAL VEN TIKANIKLIĞI RİSKİ ALTINDADIR?
SRVT yaşlanma ile ilişkili olup tanı sıklıkla 50 yaş ve üzerindeki kişilere konmaktadır. Yüksek kan basıncı, yaygın olarak SRVT ile ilişkilidir. Ek olarak, diyabeti olan kişiler yüksek SRVT riski altındadır. Glokomu ve gözde yüksek kan basıncı olan kişilerin SRVT geliştirme olasılıkları daha yüksektir.
SANTRAL RETİNAL VEN TIKANIKLIĞININ (SRVT) NEDENLERİ
SRVT, bir kan pıhtısının retinada ana veni tıkamasıyla oluşur. Arterlerin daralması, santral retinal ven tıkanıklığının gelişiminde majör bir faktördür. Kan akımının yavaşlaması, damar duvarındaki değişiklikler ve kandaki değişiklikler, kan pıhtısının oluşumuna katkıda bulunabilir.
SANTRAL RETİNAL VEN TIKANIKLIĞININ (SRVT) TANISINI NASIL KOYABİLİRİZ?
Eğer ani görme kaybı yaşarsanız, acilen göz doktorunuzla iletişime geçmeniz gerekir. Durumun SRVT olup olmadığını belirlemek için detaylı bir göz muayenesi yapılır. Retinadaki hasar bulgularını tam olarak muayene edebilmek amacıyla göz bebeğini büyüten bir damla ile gözbebekleri büyütülür.
Ayrıca şu testler de uygulanır:
• Floresein anjiyografi: Koldaki bir vene düşük bir miktarda sarı boya (floresein) enjekte edildikten sonra retinanın bir dizi fotoğrafını çekmek için özel bir kameranın kullanıldığı tanısal bir işlemdir. Retinal damarlarda dolaşan floresein boyanın fotoğrafları, kaç kan damarının tıkandığını gösterir.
• Göz içi basınç.
• Gözbebeği refleks yanıtı.
• Retina fotoğrafı.
• Yarık lamba muayenesi.
• Yan taraf görme testi (görme alanı muayenesi).
• Görme keskinliği muayenesi, göz muayene tablosunu ne kadar rahat okuyabildiğinizi belirlemek için uygulanır.
Ek olarak, kan şekeri ve kolesterol düzeyi ölçümleri yapılabilir. SRVT’si olan 40 yaşın altındaki kişilere, pıhtılaşma veya kan yoğunlaşması ile ilgili sorunlara yönelik testler uygulanabilir.
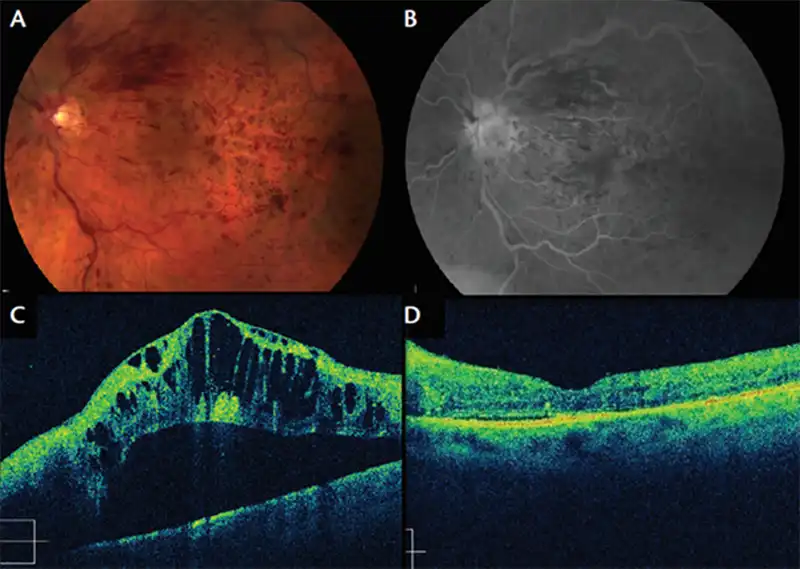 Santral Ven Tıkanıklığı Optik Kohorens Tomografi (OCT) Görünümü
Santral Ven Tıkanıklığı Optik Kohorens Tomografi (OCT) Görünümü
(A,C tedavi öncesi, B,D tedavi sonrası göz dibi ve OCT görünümü)
SANTRAL RETİNAL VEN TIKANIKLIĞININ (SRVT) İÇİN TEDAVİ SEÇENEKLERİ NELERDİR?
Tıkalı venler açılamayacağından, SRVT’nin kesin bir tedavisi yoktur. Bazı hastalar, tedavi olmadan bile görme yeteneğinin bir kısmını yeniden kazanmaktadır. Ancak, görme geri gelse dahi, nadiren normale dönmektedir.
Tıkanıklığa neyin neden olduğunu bulmak tedavinin birinci basamağıdır. Göz doktoru, tanı konulmasını takiben bir gözlem süresi önerebilir. SRVT’nin seyri sırasında, hastaların çoğunda santral makular alanda şişme görülebilir. Makula ödemi adı verilen bu şişme, bir yıldan uzun sürebilir.
Tedavinin başlıca hedefi, sızıntı yapmak suretiyle makulanın normal fonksiyonuna müdahele eden kan damarlarının kapatılmasıyla görmenin stabilize edilmesidir. Ayrıca anti-VEGF ilaçların göze enjeksiyonu yoluyla tedavi uygulanabilir. Uzun süreli etki gösteren steroidler de makula ödeminin tedavisi için kullanılabilir.
Panretinal lazer tedavisiyle anormal kan damarları kapatılabilir veya yok edilebilir, böylelikle bu damarların çoğalması durdurulabilir. Bu tip laserde kan damarlarına yüzlerce küçük yanık uygulanır. İşlemin tamamlanması için tedavinin iki veya daha fazla kez tekrarlanması gerekebilir.
Retinal ven dal tıkanıklığı (RVDT), retinadaki küçük venlerin (toplardamarların) tıkanmasıdır (retinada ana vende tıkanma olduğunda buna Santral Retinal Ven Tıkanıklığı adı verilir).
RVDT sıklıkla, ateroskleroz (arterlerin sertleşmesi) ile kalınlaşan retinal arterlerin, retinal veni çaprazlaması ve üzerinde baskı uygulaması ile meydana gelir. Ven tıkandığında, göz içindeki sinir hücreleri ölebilir.
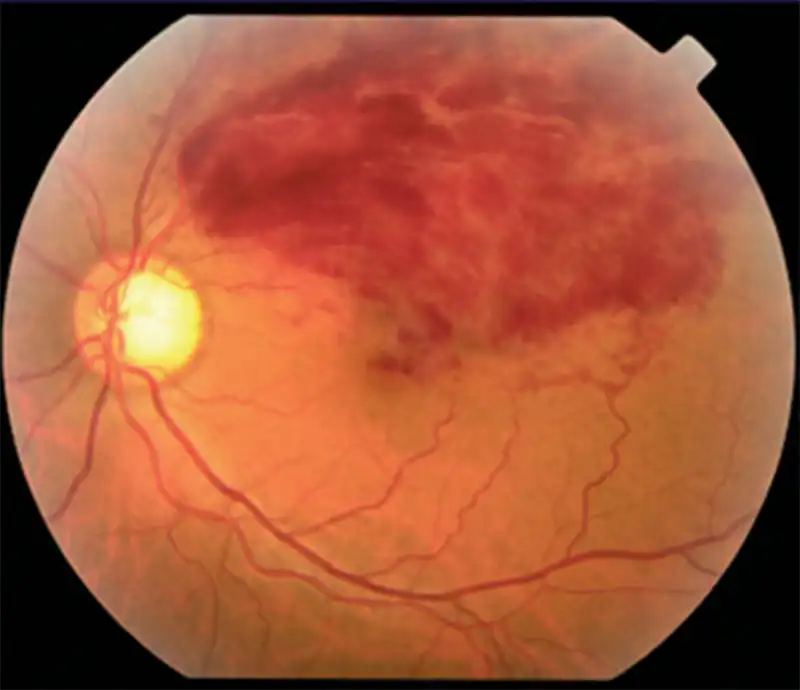 Retinal ven dal tıkanıklığı
Retinal ven dal tıkanıklığı
RETİNAL VEN DAL TIKANIKLIĞININ (RVDT) SEMPTOMLARI NELERDİR?
Retinanın merkezi görmeden sorumlu bölümü olan makulanın tıkanmış venlerden etkilenmesiyle merkezi görmenin bir kısmı kaybolur.
RVDT’nin en sık görülen semptomu görme kaybı ve gözün bir kısmında veya hepsinde bulanık görmedir. Görme kaybı ya da bulanık görme ağrısızdır ve aniden oluşabilir ya da birkaç saat veya gün içinde kötüleşebilir. Bazen ani ve tam görme kaybı oluşabilir. RVDT hemen hemen her zaman sadece tek gözde görülür.
KİMLER RETİNAL VEN DAL TIKANIKLIĞI (RVDT) RİSKİ ALTINDADIR?
RVDT yaşlanma ile ilişkili olup tanı sıklıkla 50 yaş ve üzerindeki kişilere konmaktadır. Hipertansiyon, yaygın olarak RVDT ile ilişkilidir.
Ek olarak, diyabeti olan kişiler yüksek RVDT riski altındadır. RVDT’su olan kişilerin yaklaşık yüzde 10 ila 12’sinde glokom da görülmektedir. Aterosklerozu (arterlerin sertleşmesi) olan hastaların RVDT geliştirme riskleri daha yüksektir.
RETİNAL VEN DAL TIKANIKLIĞI (RVDT) TANISINI NASIL KOYABİLİRİZ?
Eğer ani görme kaybı yaşarsanız, acilen göz doktorunuzla iletişime geçmeniz gerekir. Retinal ven dal tıkanıklığı (RVDT) olup olmadığını belirlemek için detaylı bir göz muayenesi yapılır.
Retinadaki hasar bulgularını tam olarak muayene edebilmek amacıyla göz bebeğini büyüten bir damla ile gözbebekleri büyütülür. Ayrıca şu testler de uygulanır:
Floresein anjiyografi: Koldaki bir vene düşük bir miktarda sarı boya (floresein) enjekte edildikten sonra retinanın bir dizi fotoğrafını çekmek için özel bir kameranın kullanıldığı tanısal bir işlemdir. Retinal damarlarda dolaşan floresein boyanın fotoğrafları, kaç kan damarının tıkandığını gösterir
Ek olarak, kan şekeri ve kolesterol düzeyi ölçümleri yapılabilir. RVDT’si olan 40 yaşın altındaki kişilere, pıhtılaşma veya kan yoğunlaşması ile ilgili sorunlara yönelik testler uygulanabilir.
RETİNAL VEN DAL TIKANIKLIĞI (RVDT) İÇİN TEDAVİ SEÇENEKLERİ NELERDİR?
Retinal ven dal tıkanıklığının kesin bir tedavisi olmadığından tedavinin başlıca amacı, sızıntı yapan kan damarlarını kapatarak görmeyi stabilize etmektir. Tedaviler, lazer tedavisi ve enjeksiyonları içerebilir.
Tıkanıklığa neyin neden olduğunu bulmak tedavinin birinci basamağıdır. Uzman Göz doktorunuz, tanı konulmasını takiben bir gözlem süresi önerebilir. RVDT seyri sırasında, hastaların çoğunda santral makular alanda şişme görülebilir. Makula ödemi adı verilen bu şişme, bir yıldan uzun sürebilir.
Fokal lazer tedavisi, makuladaki şişmeyi azaltmak için sıklıkla kullanılır. Bu tip lazer cerrahisi ile makula etrafındaki sıvı sızıntısı görülen bölgelere lazer ile birçok ufak yanıklar uygulanır. Tedavinin başlıca hedefi, sızıntı yapmak suretiyle makulanın normal fonksiyonuna müdahele eden kan damarlarının kapatılmasıyla görmenin stabilize edilmesidir. Ayrıca anti-VEGF ilaçların göze enjeksiyonu yoluyla tedavi uygulanabilir. Uzun süreli etki gösteren steroidler de makula ödeminin tedavisi için kullanılabilir.
Bilimsel literatürlerden derlenerek doktorlarımız tarafından bilgi amaçlı hazırlanmıştır.